Serumkonsentrasjon av legemidler – hva betyr prøvesvaret?
- Publicerad: 03.10.2023
Hovedpoeng
- Prøver skal som hovedregel tas rett før neste dose.
- Ved oppstart av behandling eller doseendring bør man vente omtrent fem halveringstider før man måler serumkonsentrasjonen på nytt.
- Det er begrenset vitenskapelig dokumentasjon for legemidlers referanseområder.
- Ofte er det nyttig å definere pasientens individuelle referanseområde.
Måling av legemidlers serumkonsentrasjon (også upresist kalt serumspeil) skal ikke erstatte klinisk skjønn. Det er likevel et nyttig verktøy for riktigere dosering av legemidler og blir hyppig brukt for å forebygge terapisvikt og bivirkninger. Dette gjelder spesielt ved bruk av legemidler med smalt terapeutisk vindu (f.eks. litium, digoksin) eller stor interindividuell variasjon i farmakokinetikk (f.eks. lamotrigin). Andre indikasjoner kan være forgiftning (f.eks. paracetamol), organsvikt, svangerskap, samtidig bruk av interagerende legemidler eller tvil om etterlevelse av behandling (1).
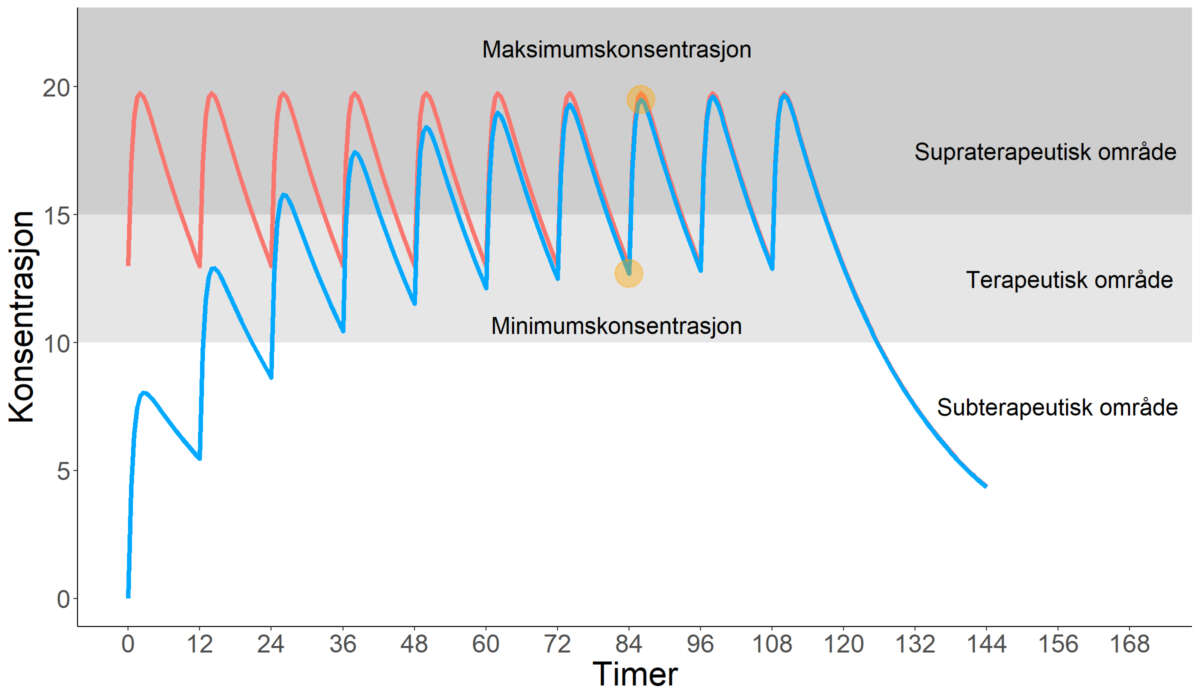
Figur 1. Serumkonsentrasjon-tid-kurve for et legemiddel med 12 timers halveringstid som gis per oralt hver 12. time. Blå kurve illustrerer serumkonsentrasjon ved oppstart av behandling. Rød kurve illustrerer serumkonsentrasjon ved stabil likevekt, som inntreffer etter fem halveringstider (5 x 12 = 60 timer). Benevningene «supraterapeutisk område», «terapeutisk område» og «subterapeutisk område» gjelder i tilfellet over for minimumskonsentrasjon.
Prøver skal tas ved minimumskonsentrasjon
For å kunne sammenlikne serumkonsentrasjonen av et legemiddel over tid er det viktig at prøven tas til samme tid hver gang – som hovedregel ved minimumskonsentrasjon (også kalt bunnkonsentrasjon, bunnspeil, nullprøve, medikamentfastende prøve). Årsaken er at referanseområdet til et legemiddel som oftest stammer fra kliniske studier av minimumskonsentrasjonen av legemiddelet (1,2).
Minimumskonsentrasjon måles ved å ta prøven rett før neste planlagte dose (se figur 1), dette gjelder også for depotpreparater. Det betyr at ved dosering én, to eller tre ganger i døgnet skal prøven tas henholdsvis 24, 12 eller 8 timer etter siste dose. Ved for eksempel depotinjeksjon én gang hver 4. uke, skal prøven tas 4 uker etter siste dose – rett før neste injeksjon (1,2).
For noen legemidler skal prøver tas ved maksimumskonsentrasjon (også kalt toppkonsentrasjon) (se figur 1). Dette gjelder for eksempel sentralstimulerende legemidler ved ADHD (metylfenidat, amfetamin), hvor anbefalt tidspunkt for serumkonsentrasjonsmåling er 4-8 timer etter siste dose. Sjekk tabell på Farmakologiportalen for andre unntak fra hovedregelen (2).
Prøver skal tas ved stabil likevekt
Stabil likevekt inntreffer når mengden legemiddel som går inn i kroppen er like stor som den mengden som går ut av kroppen. Ved konstant dosering og uendret eliminasjon, vil serumkonsentrasjonen være stabil og forutsigbar (1).
Som hovedregel tar det omtrent fem halveringstider før stabil likevekt inntreffer (se figur 1). Dersom prøven tas før stabil likevekt, vil minimumskonsentrasjon på dette tidspunkt være lavere enn fremtidig minimumskonsentrasjon ved stabil likevekt (se figur 1). Fortolkning opp mot referanseområdet vil da følgelig bli feil.
Ved behandlingsoppstart bør man derfor vente til det har innstilt seg en ny stabil likevekt før man måler serumkonsentrasjon. Dette gjelder også ved doseendring (se figur 2).
Som hovedregel vil dose og serumkonsentrasjon i stabil likevekt være proporsjonale. Det betyr at man forventer at dobling av dosen fører til dobling av minimumskonsentrasjon. Tilsvarende vil halvering av dosen føre til halvering av minimumskonsentrasjon (figur 2). Dette forutsetter førsteordens kinetikk (gjelder de fleste legemidler gitt i terapeutiske doser) og uendret farmakokinetikk (for eksempel absorpsjon og eliminasjon).
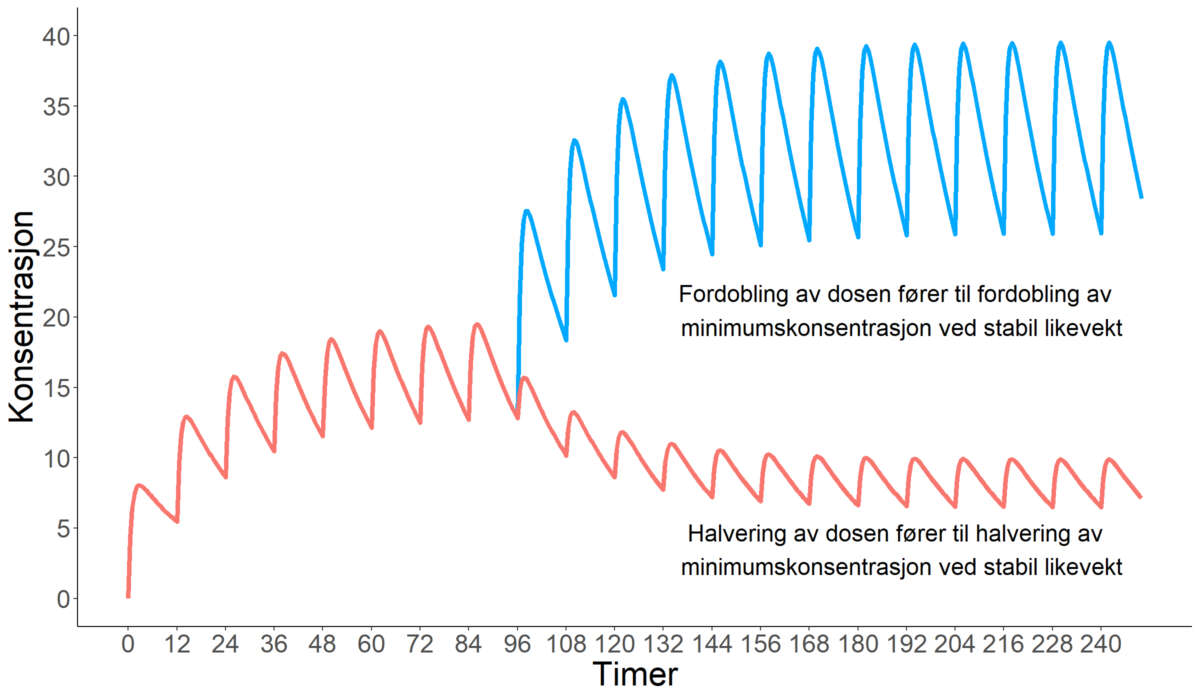
Figur 2. Serumkonsentrasjon-tid-kurve for et legemiddel med 12 timers halveringstid som gis per oralt hver 12. time. Rød kurve illustrerer serumkonsentrasjonen ved oppstart av behandling og deretter endring i serumkonsentrasjon ved halvering av dosen etter 96 timer. Blå kurve illustrerer endring i serumkonsentrasjon ved fordobling av dosen etter 96 timer.
Hva betyr referanseområdet?
Det er begrenset vitenskapelig dokumentasjon for sammenhengen mellom legemidlers serumkonsentrasjon og deres kliniske effekt. Det skilles derfor mellom terapeutiske og veiledende (farmakokinetiske, dose-relaterte) referanseområder (1,3).
Terapeutisk referanseområde
Terapeutiske referanseområder har vitenskapelig dokumentert sammenheng mellom legemiddelets serumkonsentrasjon (ofte minimumskonsentrasjon) og klinisk effekt. Nedre grense representerer den minste effektive serumkonsentrasjonen. Øvre grense settes til den serumkonsentrasjon hvor det ikke er vist ytterligere effekt eller uakseptable bivirkninger eller toksisitet. Dersom prøven er tatt ved minimumskonsentrasjon i stabil likevekt og viser en verdi over øvre grense, er det rasjonelt å vurdere dosereduksjon.
Merk imidlertid at referanseområdene er populasjonsbaserte og at det kan være individuelle forskjeller i sammenheng mellom serumkonsentrasjon og effekt. Referanseområdene gjelder ofte for én spesifikk klinisk indikasjon, hvilket er spesielt viktig å kjenne til for legemidler med flere godkjente indikasjoner. Kort sagt er det altså flere grunner til at det kan være forsvarlig å avvike fra de terapeutiske referanseområdene (1).
Eksempler på legemidler med veletablerte terapeutiske referanseområder er litium, digoksin, enkelte antibiotika og de fleste anfallsforebyggende legemidler (antiepileptika) (se tabell 1).
Veiledende referanseområde
Veiledende referanseområder er dose-relaterte og stammer fra farmakokinetiske studier (se tabell 1). De sier noe om hvilken serumkonsentrasjon som er å forvente hos friske kontrollpersoner som har tatt samme terapeutiske doser av legemiddelet. For eksempel er øvre referansegrense til morfin i serum < 120 nmol/l. Dette tilsvarer den høyeste serumkonsentrasjonen som er å forvente i en normalpopulasjon som har fått peroral administrasjon av inntil 100 mg morfin daglig.
Ved prøvesvar som havner under eller over de veiledende referansegrensene er det ikke automatisk nødvendig med doseendring. Vurderingen må gjøres ut fra blant annet indikasjon og klinisk effekt (1).
| Terapeutiske referanseområder | Veiledende referanseområder |
| Litium | Opioider |
| Digoksin | Benzodiazepiner |
| Gentamicin | De fleste antipsykotika |
| Vankomycin | De fleste antidepressiva |
| De fleste anfallsforebyggende legemidler (antiepileptika) | Sentralstimulerende legemidler |
Tabell 1. Eksempler på legemiddelgrupper med terapeutiske og veiledende referanseområder.
Individuelt referanseområde
I mange tilfeller vil det være vel så nyttig å definere pasientens individuelle referanseområde. I en behandlingsperiode med god effekt og fravær av betydningsfulle bivirkninger, kan det være lurt å måle serumkonsentrasjon. Prøvesvaret kan senere brukes som referanse ved tvil om effekt, uakseptable bivirkninger, farmakokinetiske interaksjoner eller etterlevelse. Pasienten blir på den måten sin egen kontroll (1,3). I disse tilfellene er det helt avgjørende å ta prøven på samme tidspunkt hver gang – rett før neste dose – for å kunne sammenligne prøvesvarene over tid.
Konklusjon
Serumkonsentrasjonsmåling av legemidler skal ikke erstatte klinisk skjønn, men er et nyttig verktøy for riktigere dosering. Som hovedregel skal prøver tas ved minimumskonsentrasjon, altså rett før neste planlagte dose, når pasienten er i stabil likevekt. Det er begrenset vitenskapelig dokumentasjon for referanseområder for legemidler, og i mange tilfeller er det mer nyttig å definere pasientens individuelle referanseområde. For å kunne sammenlikne serumkonsentrasjon over tid er det derfor viktig at prøven tas til samme tid hver gang.
Referenser
- Jürgens G, Skov K. Terapeutisk
monitorering af lægemidler. I: SE Andersen, K Dalhoff (red.). Anvendt klinisk
farmakologi. FADL’s forlag; 2022. s. 72-81. - 2. Serumkonsentrasjonsmålinger – når skal
prøver tas? Farmakologiportalen, norsk portal for legemiddel- og
rusmiddelanalyser. https://farmakologiportalen.no/ (Sist oppdatert: 29. januar 2020) - Burns ML, Landmark CJ et al. Referanseområder. Farmakologiportalen, norsk portal for legemiddel- og rusmiddelanalyser. https://farmakologiportalen.no/ (Sist oppdatert: 29. januar 2020)
